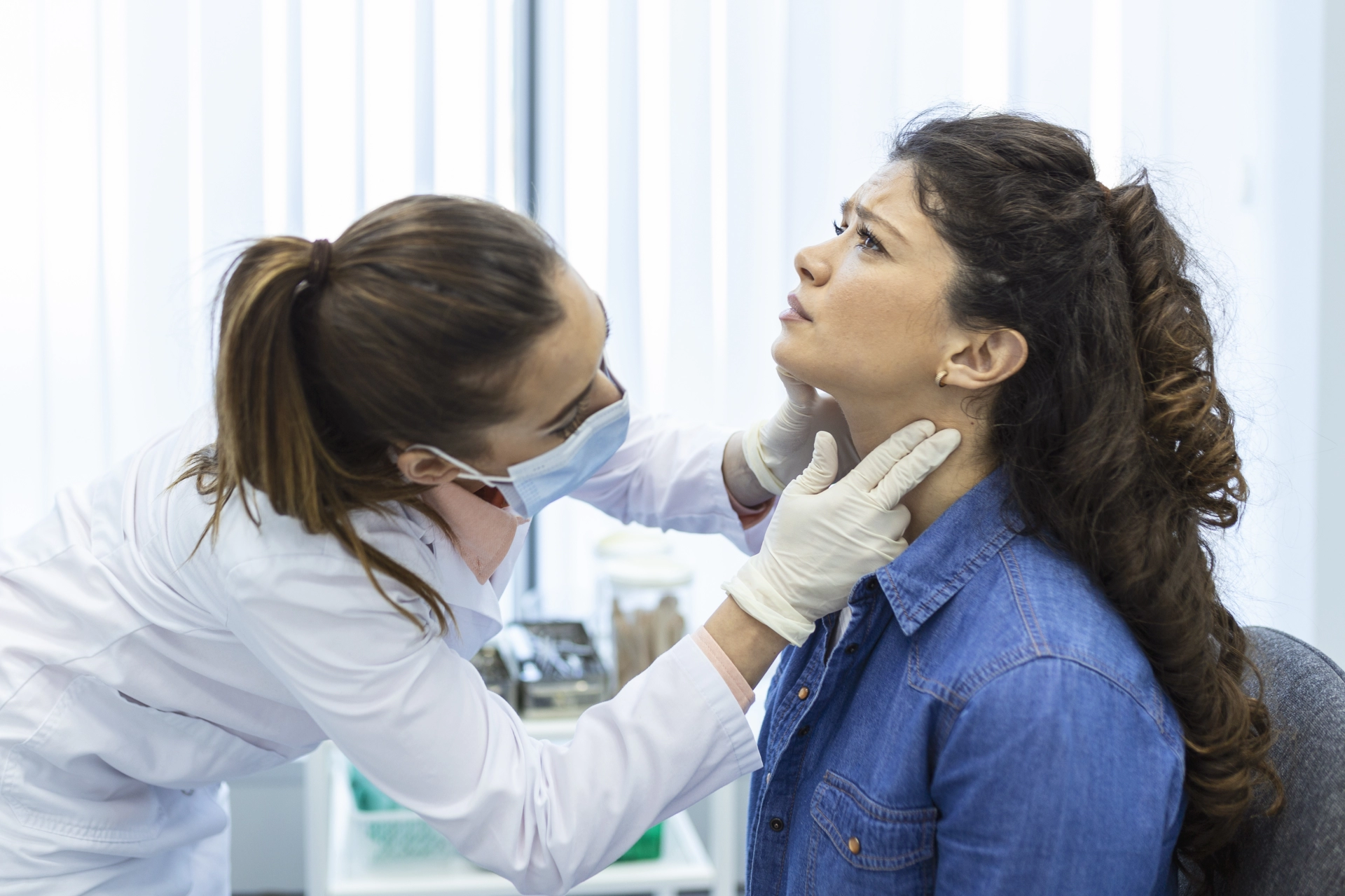
Ինչո՞ւ կարող է անհրաժեշտ լինել էնդոկրինոլոգի օգնությունը
06 Ապրիլ 2026
Հորմոնները լռելյայն կարգավորում են օրգանիզմի կարևորագույն գործառույթներից շատերը, այդ թվում՝ նյութափոխանակությունը, աճը, վերարտադրողականությունը, քունը և ոսկրերի ամրությունը: Երբ հորմոնների արտադրությունը դառնում է անհավասարակշռված, ախտանիշները կարող են ի հայտ գալ աստիճանաբար և միաժամանակ ազդել մարմնի մի քանի համակարգերի վրա: Մշտական հոգնածությունը, քաշի անբացատրելի փոփոխությունը, ուժեղացած ծարավը, մազաթափությունը, դաշտանային ցիկլի խանգարումները կամ տրամադրության փոփոխությունները կարող են նշան լինել այն բանի, որ էնդոկրին համակարգը բժշկական ուշադրության կարիք ունի: Էնդոկրինոլոգն այն մասնագետն է, ով հետազոտում է այս փոփոխությունները և պարզում՝ արդյոք դրանց պատճառը հորմոնալ խանգարումն է:
Էնդոկրին համակարգը կազմված է գեղձերից, որոնք հորմոնները բաց են թողնում անմիջապես արյան մեջ: Դրանք ներառում են վահանաձև գեղձը, հիպոֆիզը, մակերիկամները, ենթաստամոքսային գեղձը, հարվահանաձև գեղձերը, ձվարանները և ամորձիները: Քանի որ հորմոններն ազդում են գրեթե բոլոր օրգանների վրա, մեկ գեղձի խանգարումը հաճախ առաջացնում է ախտանիշներ, որոնք դուրս են գալիս մարմնի մեկ հատվածի սահմաններից: Էնդոկրինոլոգները վերապատրաստված են մեկնաբանելու այս բարդ փոխազդեցությունը և համադրելու լաբորատոր տվյալները կլինիկական ախտանիշների հետ՝ ճշգրիտ ախտորոշում հաստատելու համար:
Մի քանի տարածված հիվանդություններ հաճախ պահանջում են էնդոկրինոլոգիական խնամք.
• Շաքարային դիաբետ — երբ արյան մեջ գլյուկոզայի կարգավորումը խաթարվում է, անհրաժեշտ է մանրակրկիտ հսկողություն և բուժում՝ կանխելու համար երկարաժամկետ բարդությունները, որոնք ազդում են երիկամների, նյարդերի, աչքերի և սիրտ-անոթային համակարգի վրա:
• Վահանաձև գեղձի խանգարումներ — ինչպես վահանաձև գեղձի հորմոնների պակասը, այնպես էլ ավելցուկը կարող են հանգեցնել հոգնածության, քաշի տատանումների, սրտի ռիթմի փոփոխությունների, տագնապի, անպտղության և նյութափոխանակության խանգարումների:
• Ոսկրային և կալցիումի փոխանակության խանգարումներ — օստեոպորոզը, վիտամին D-ի անբավարարությունը և հարվահանաձև գեղձի անհավասարակշռությունը կարող են թուլացնել ոսկրերը և մեծացնել կոտրվածքների ռիսկը, հատկապես տարիքի հետ:
Հորմոնալ խանգարումները մեծ դեր են խաղում նաև վերարտադրողական և նյութափոխանակության առողջության հարցում: Կանայք կարող են ուղեգրվել էնդոկրինոլոգի մոտ պոլիկիստոզ ձվարանների համախտանիշի, դաշտանային անկանոնությունների, անպտղության, մենոպաուզայի հետ կապված ախտանիշների կամ հղիության ընթացքում և հետծննդաբերական շրջանի հորմոնալ փոփոխությունների պատճառով: Տղամարդկանց մոտ տեստոստերոնի ցածր մակարդակը և պտղաբերության խնդիրները նույնպես կարող են պահանջել էնդոկրինոլոգիական գնահատում: Քանի որ հորմոններն ուղղակիորեն ազդում են նյութափոխանակության վրա, էնդոկրինոլոգները նաև օգնում են կառավարել գիրությունը, բարձր խոլեստերինը, ինսուլինակայունությունը և մետաբոլիկ համախտանիշը, երբ այդ վիճակներն ունեն էնդոկրին բաղադրիչ:
Որոշ էնդոկրին խանգարումներ պակաս ակնհայտ են, բայց պահանջում են մասնագիտական մանրակրկիտ ուշադրություն.
• Հիպոֆիզի և մակերիկամների խանգարումները կարող են առաջացնել քրոնիկ հոգնածություն, զարկերակային ճնշման փոփոխություններ, քաշի անոմալ ավելացում, մկանային թուլություն կամ անբացատրելի հորմոնալ անբավարարություն:
• Էնդոկրին ուռուցքները, ներառյալ վահանաձև գեղձի հանգույցները և հորմոն արտադրող գոյացությունները, կարող են պահանջել գործիքային հետազոտություն, լաբորատոր թեստեր և երկարաժամկետ հսկողություն:
• Մանկական հորմոնալ խանգարումները, ինչպիսիք են աճի հապաղումը, վաղաժամ կամ ուշացած սեռական հասունացումը և 1-ին տիպի դիաբետը, բուժվում են մանկական էնդոկրինոլոգների կողմից:
Այցելության ընթացքում էնդոկրինոլոգը վերանայում է ախտանիշները, բժշկական պատմությունը, ընտանեկան անամնեզը, ընդունած դեղերը և նախկին թեստերի արդյունքները: Ախտորոշումը հստակեցնելու և բուժման ամենահարմար պլանը որոշելու համար կարող են առաջարկվել լրացուցիչ արյան հետազոտություններ, պատկերային հետազոտություններ կամ հորմոնալ պանելներ: Շատ դեպքերում կարևոր է երկարաժամկետ հսկողությունը, քանի որ հորմոնալ խանգարումները հաճախ պահանջում են թերապիայի կանոնավոր կարգավորում:
Եթե դուք ունեք ախտանիշներ, որոնք կարող են կապված լինել հորմոնալ անհավասարակշռության հետ, կամ արդեն խորհուրդ է տրվել անցնել մասնագիտական հետազոտություն, դիմելը Դալիմեդ բժշկական կենտրոնի բժշկներին կօգնի ապահովել ժամանակին ախտորոշում, մանրակրկիտ հետազոտություն և բուժման անհատական մոտեցում պրոֆեսիոնալ էնդոկրինոլոգի հսկողության ներքո: