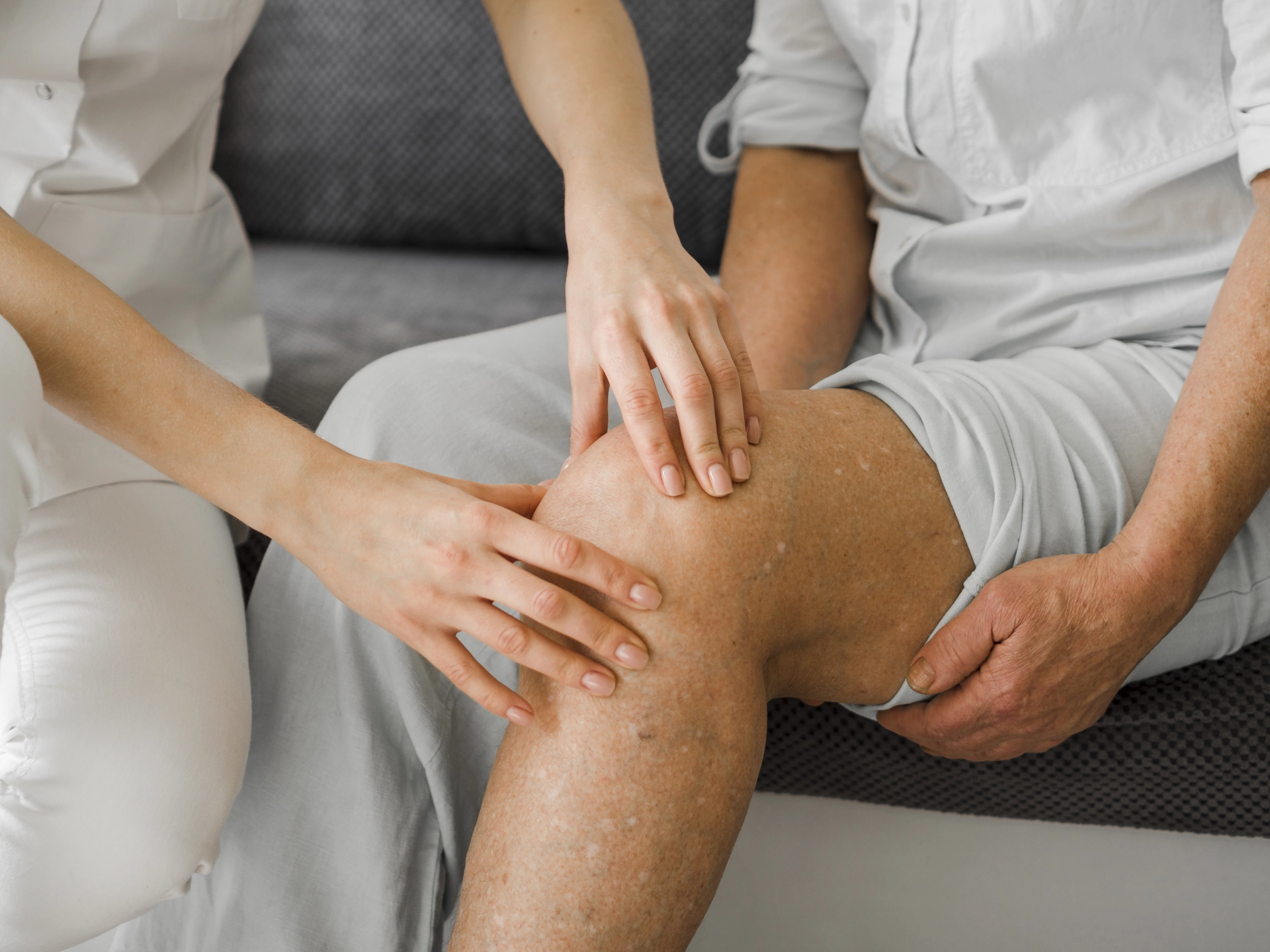
Ծնկան հոդի վրա ամենօրյա ծանրաբեռնվածությունը շատ մեծ է։ Այն բավականին խոշոր հոդ է, որը արտաքինից և ներսից պատված է կապաններով և ջլերով, որոնք ապահովում են հոդի կայունությունը։ Իրականում հոդաճառը նյարդավորված չէ։ Տարիքի հետ հոդաճառների մաշվածության, քաշի ավելացման հետ մեծանում է հոդակապանային ապարատի վրա լարվածությունը, որն հանգեցնում է հոդաբորբի և դեստրուկտիվ պրոցեսների զարգացման, և այդ ժամանակ հիվանդը զգում է ցավ ծնկան հոդում։
Համաշխարհային վիճակագրական տվյալների համաձայն՝ յուրաքանչյուր 10-րդ մարդու, 55 տարեկանից բարձր խմբում, առկա է գոնարթրիտ, և դրանցից յուրաքանչյուր 4-րդը դառնում է հաշմանդամ և ենթակա է ծնկան հոդերի էնդոպրոթեզավորման։
Ծնկան հոդերում ցավի պատճառներից են՝
1. Օստեոարթրիտ, որի հիմնական պատճառը հոդաճառների մաշվածությունն է,
2. Արթրիտ կամ հոդաբորբ, որը կարող է հանդիպել ռևմատոիդ արթրիտի, ռեակտիվ արթրիտի, պսորիատիկ արթրիտի, սեպտիկ կամ վարակային արթրիտների, պարբերական հիվանդության, պոդագրայի և այլ հոդաբորբերի դեպքում,
3. Ավելորդ քաշի, ճարպակալման դեպքում՝ այդ ժամանակ մեծանում է ծնկան հոդերի վրա ծանրաբեռնվածությունը,
4. Վիտամին D-ի դեֆիցիտի դեպքում,
5. Ստորին վերջույթների արյան շրջանառության խանգարման ժամանակ, օրինակ՝ ստորին վերջույթների վարիկոզ հիվանդության, արտահայտված լիմֆոստազի, ստորին վերջույթների զարկերակների օբլիտերացնող հիվանդության ժամանակ,
6. Մի շարք անեմիաների դեպքում,
7. Ֆիզիկական գերծանրաբեռնվածության ժամանակ։
Ե՞րբ պետք է դիմել բժշկի՝
1. Եթե ցավը շարունակական բնույթ է կրում և գնալով ինտենսիվանում է, ցավազրկող պրեպարատների ֆոնի վրա առկա է միայն ժամանակավոր էֆեկտ,
2. Առկա է կարմրություն և տեղային ջերմության բարձրացում,
3. Դժվարացած են ծնկան հոդերի շարժումները, հատկապես՝ աստիճաններ բարձրանալը և իջնելը,
4. Ծնկան հոդերում լսվում կամ շոշափվում է կրեպիտացիա՝ այսպես կոչված խրթոց,
5. Եթե ունեցել եք ծնկան հոդի մաշկի վրա որևէ վերք կամ միջատի խայթոց, որից հետո դիտվել է հոդաբորբ՝ հիպերեմիայով և տեղային ջերմության բարձրացումով։
Գոնարթրիտով (ծնկան հոդի բորբոքում) հիվանդների մոտ կարող է դիտվել անեմիա։ Վերջինս կարող է լինել ինչպես հիմնական հիվանդության դրսևորում, այնպես էլ հենց ինքը՝ անեմիան, կարող է առաջացնել հոդաբորբեր։ Օրինակ՝ ռևմատոիդ արթրիտի ժամանակ արյան պատկերում կարող ենք ունենալ անեմիա, թրոմբոցիտոզ, բարձր ԷՆԱ-ի ցուցանիշներ, որոնք հիվանդության լաբորատոր ակտիվության ցուցանիշներ են։ Այդ դեպքում անհրաժեշտություն չկա բուժել անեմիան՝ օրինակ օգտագործելով երկաթի պրեպարատներ, այլ բավական է ճիշտ հակաբորբոքային թերապիայով հանել հիվանդության ակտիվությունը, սրացումը, հոդաբորբերը, և լաբորատոր մարկերները ինքնաբերաբար կկարգավորվեն։
Հոդաբորբերի ժամանակ անեմիա զարգացման պատճառներից կարող է լինել ոչ ստերոիդային պրեպարատների (օրինակ՝ դիկլոֆենակ, իբուպրոֆեն, արտրալ, ինդոմետացին) երկարատև օգտագործումը, որոնք կարող են դառնալ պատճառ գաստրիտների, խոցային հիվանդությունների զարգացման։ Վերջինների դրսևորում կարող է լինել անեմիան։
Ծնկան հոդերում ցավը կարող է կրել պրոֆեսիոնալ բնույթ։ Օրինակ՝ ֆուտբոլիստների մոտ ծնկան հոդերի վնասումը շատ տարածված է, որովհետև ֆուտբոլը ներառում է արագ վազք, հանկարծակի կանգառներ ու շրջադարձեր, ցատկեր, հարվածներ։ Ֆուտբոլիստների մոտ կարող է ձգվել կամ պատռվել խաչաձև կապանը, կարող են վնասվել ծնկի մահիկները (մենիսկները), ծնկափոսի տեղաշարժ, հոդերի բորբոքում կամ մկանային ձգումներ։
Վիտամին D-ի և մագնեզիումի անբավարարության ժամանակ նույնպես կարող են դիտվել ծնկան հոդերում ցավեր, մկանացավ։ Հատկապես կարևոր է մագնեզիումի դեֆիցիտի լրացումը, քանի որ վիտամին D-ի փոխանակության բոլոր ֆերմենտները պահանջում են մագնեզիում որպես կոֆակտոր։ Նույնիսկ այն դեպքերում, երբ կմախքային հյուսվածքներում մագնեզիումը նվազում է, արյան մեջ նրա մակարդակը կարող է մնալ նորմայի սահմաններում, որը կոչվում է քրոնիկ թաքնված մագնեզիումի անբավարարություն։