Երիկամային քարեր. Պատճառները, ախտանշանները և բուժումը
20 Մայիս 2026
Երիկամային քարերը կարծր կուտակումներ են, որոնք ձևավորվում են երիկամների ներսում, երբ մեզի մեջ եղած հանքանյութերն ու աղերը սկսում են կպչել իրար և բյուրեղներ ստեղծել: Այս քարերը կարող են լինել փոքր՝ ավազահատիկի պես, կամ ժամանակի ընթացքում դառնալ շատ ավելի մեծ: Որոշ քարեր դուրս են գալիս օրգանիզմից առանց ախտանշաններ առաջացնելու, մինչդեռ մյուսները կարող են արգելափակել միզուղիները և հանգեցնել ուժեղ ցավի կամ բարդությունների: Երիկամային քարերը միզային համակարգի տարածված խնդիր են և կարող են ազդել բոլոր տարիքի մարդկանց վրա, թեև դրանք ավելի հաճախ հանդիպում են մեծահասակների, հատկապես տղամարդկանց մոտ: Եթե մարդու մոտ մեկ անգամ երիկամային քար է զարգանում, ապա ապագայում ևս մեկն ունենալու հավանականությունը դառնում է ավելի բարձր:
Ինչո՞ւ են ձևավորվում երիկամային քարերը
Մեզը պարունակում է այնպիսի նյութեր, ինչպիսիք են կալցիումը, օքսալատը, միզաթթուն և այլ հանքանյութեր: Սովորաբար այս նյութերը լուծվում են հեղուկի մեջ և անվտանգ հեռանում օրգանիզմից: Սակայն, երբ մեզը դառնում է չափազանց խտացված կամ որոշակի քիմիական նյութերի մակարդակը բարձրանում է, բյուրեղները կարող են սկսել ձևավորվել և աստիճանաբար վերածվել քարերի: Մի քանի գործոններ կարող են մեծացնել երիկամային քարերի առաջացման վտանգը, այդ թվում՝
• Բավարար քանակությամբ ջուր չխմելը
• Աղի, շաքարի կամ կենդանական սպիտակուցների բարձր պարունակությամբ դիետաները
• Ընտանիքում երիկամային քարերի պատմությունը
• Գիրությունը և նյութափոխանակության խանգարումները
• Միզուղիների կրկնվող վարակները
• Որոշակի դեղամիջոցները կամ հավելումների բարձր դոզաները
• Մարսողական հիվանդությունները կամ աղիքների նախկին վիրահատությունները
Որոշ բժշկական վիճակներ, ինչպիսիք են հոդատապը (պոդագրա), դիաբետը, հիպերպարաթիրեոզը կամ ցիստինուրիան, նույնպես կարող են ավելի հավանական դարձնել քարերի ձևավորումը:
Երիկամային քարերի հիմնական տեսակները
Գոյություն ունեն երիկամային քարերի մի քանի տեսակներ, և յուրաքանչյուրը զարգանում է տարբեր պատճառներով.
• Կալցիումային քարեր - ամենատարածված տեսակն են, սովորաբար ձևավորվում են կալցիումից՝ համակցված օքսալատի կամ ֆոսֆատի հետ
• Միզաթթվային քարեր - հաճախ կապված են մսով և ծովամթերքով հարուստ դիետաների հետ
• Ստրուվիտային քարեր - կապված են միզուղիների վարակների հետ և կարող են արագ աճել
• Ցիստինային քարեր - հազվադեպ ժառանգական ձև, որն առաջանում է գենետիկական խանգարման պատճառով
Քարի տեսակը հասկանալը կարևոր է, քանի որ այն օգնում է ուղղորդել բուժումը և կանխարգելումը:
Երիկամային քարերի ախտանշանները
Փոքր քարերը կարող են անցնել աննկատ, բայց ավելի մեծ քարերը կարող են հայտնվել միզուղիների թակարդում և առաջացնել սուր ախտանշաններ: Ցավը սովորաբար սկսվում է հանկարծակի և կարող է գալ ալիքներով: Ընդհանուր ախտանշանները ներառում են՝
• Սուր ցավ մեջքի ստորին հատվածում, կողքի շրջանում կամ որովայնում
• Դեպի աճուկ տարածվող ցավ
• Արյուն մեզի մեջ
• Այրոց կամ ցավ միզարձակման ժամանակ
• Միզելու հաճախակի ցանկություն
• Սրտխառնոց և փսխում
• Պղտոր կամ տհաճ հոտով մեզ
• Տենդ կամ դողէրոցք, եթե վարակ է զարգանում
Որոշ դեպքերում երիկամային քարերը կարող են արգելափակել մեզի հոսքը և հանգեցնել երիկամի այտուցման, վարակի կամ նույնիսկ երիկամների վնասման, եթե մնան առանց բուժման:
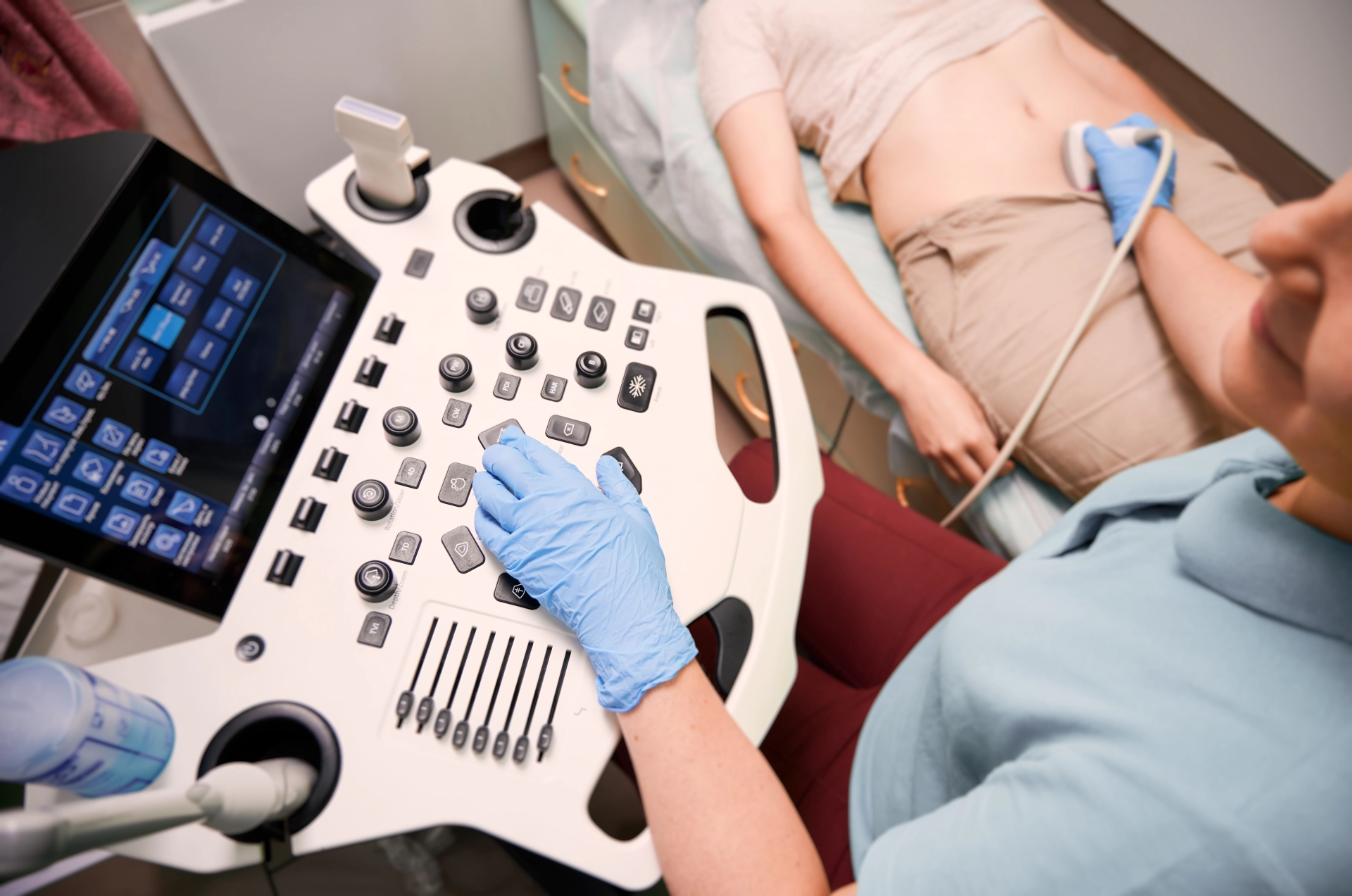
Ինչպե՞ս են ախտորոշվում երիկամային քարերը
Բժիշկներն օգտագործում են մի քանի մեթոդներ՝ հաստատելու երիկամային քարերի առկայությունը և որոշելու դրանց չափն ու տեղակայումը: Ախտորոշումը կարող է ներառել՝
• Մեզի անալիզ՝ արյան, բյուրեղների կամ վարակի առկայությունը ստուգելու համար
• Արյան թեստեր՝ երիկամների ֆունկցիան և հանքանյութերի մակարդակը գնահատելու համար
• Ուլտրաձայնային հետազոտություն
• Համակարգչային տոմոգրաֆիա (ԿՏ) կամ ռենտգենային հետազոտություն
Եթե քարը բնական ճանապարհով է անցնում, բժիշկները կարող են խնդրել պացիենտին հավաքել այն՝ լաբորատոր անալիզի համար:
Բուժման տարբերակները
Բուժումը կախված է քարի չափից, դրա գտնվելու վայրից և ախտանշանների ծանրությունից: Փոքր քարերը հաճախ ինքնուրույն անցնում են մի քանի օրվա կամ շաբաթվա ընթացքում: Այս ընթացքում պացիենտներին սովորաբար խորհուրդ է տրվում խմել մեծ քանակությամբ հեղուկներ, և նրանք կարող են ստանալ դեղամիջոցներ՝ ցավը նվազեցնելու կամ միզուղիները թուլացնելուն օգնելու համար: Ավելի մեծ քարերը կամ խցանում առաջացնող քարերը կարող են պահանջել բժշկական միջամտություններ, ինչպիսիք են՝
• Հարված-ալիքային լիթոտրիպսիա - ձայնային ալիքները կոտրում են քարը ավելի փոքր կտորների
• Ուրետերոսկոպիա - բարակ գործիքն անցկացվում է միզուղիներով՝ քարը հեռացնելու կամ կոտրելու համար
• Պերկուտան նեֆրոլիթոտոմիա - օգտագործվում է շատ մեծ քարերի համար՝ մեջքի փոքր կտրվածքի միջոցով
Ավանդական վիրահատությունն այժմ ավելի քիչ տարածված է, բայց դեռ կարող է անհրաժեշտ լինել հազվադեպ բարդացած դեպքերում:
Հնարավո՞ր է կանխարգելել երիկամային քարերը
Չնայած երիկամային քարերը կարող են կրկնվել, շատ դեպքեր կանխարգելելի են կենսակերպի փոփոխություններով: Կանխարգելումը սովորաբար կենտրոնանում է մեզի մեջ քար առաջացնող նյութերի խտության նվազեցման վրա: Օգտակար կանխարգելիչ խորհուրդները ներառում են՝
• Օրվա ընթացքում բավարար քանակությամբ ջուր խմել
• Նվազեցնել աղի և շաքար պարունակող սննդամթերքի օգտագործումը
• Խուսափել չափից ավելի կենդանական սպիտակուցներից
• Պահպանել մարմնի առողջ քաշը
• Անմիջապես բուժել միզային վարակները
• Հետևել բժշկական խորհուրդներին հավելումների և դեղամիջոցների վերաբերյալ
Որոշ մարդկանց նաև կարող է անհրաժեշտ լինել անհատականացված դիետայի պլան՝ կախված նրանց մոտ զարգացող քարի տեսակից: Վաղ ախտորոշումը և պատշաճ բուժումն օգնում են կանխել բարդությունները և պաշտպանել երիկամների առողջությունը: