Боль в ухе — распространенное заболевание среди детей, особенно в раннем детстве. Наличие боли в ухе обычно означает, что у ребенка ушная инфекция — отит. С ушными инфекциями у детей сталкиваются практически все родители. Это заболевание особенно характерно для детей в возрасте 1–3 лет, но может возникнуть и в более раннем возрасте. Согласно эпидемиологическим исследованиям, все дети до 5–7 лет хотя бы раз болеют этой болезнью, особенно часто в возрасте 6–12 месяцев. А после этого возраста, с 5–7 лет, ушные инфекции возникают редко. Это связано с особенностями строения слуховой трубы у детей.
Выделяют наружные, средние и внутренние ушные инфекции. Наружные ушные инфекции возникают, когда инфекция скапливается вокруг волосков слуховой трубы, что также может вызвать абсцесс.
Средний отит является осложнением вирусной или бактериальной инфекции, либо может возникнуть в результате разрыва барабанной перепонки. Воспаление внутреннего уха возникает в результате инфекции околоносовых пазух, воспаления мозговых оболочек или гнойного воспаления среднего уха. Средний отит чаще встречается у детей.
Каковы причины боли в ухе у детей?
•
Вирусные и бактериальные инфекции
, при которых воспаляется пространство за барабанной перепонкой и воспаляется среднее ухо.
•
Ухо пловца
, которое возникает в результате раздражения наружного слухового прохода водой. Основным симптомом является зуд в слуховом проходе. При наличии инфекции также возникает боль в ухе.
•
Травма слухового прохода
, которая возникает при использовании твердого предмета для чистки уха. Ссадины могут воспалиться, что способствует возникновению боли.
•
Абсцесс
в слуховом проходе, который может быть очень болезненным.
•
Серная пробка
, которая представляет собой твердый комок ушной серы. Это вызывает легкую боль, но если уплотнение проникает глубже в ушной канал, когда вы чистите ухо ватным тампоном, оно может заблокировать ушной канал, вызвать воспаление, боль и потерю слуха в этом ухе.
•
Инородные тела
. Дети могут засовывать в уши различные предметы, которые могут вызвать боль. Обычно это мелкие предметы, которые можно найти в игрушках. Не позволяйте ребенку играть с мелкими игрушками, которые не рекомендуются для детей его возраста, особенно без присмотра родителей.
•
Баротравма
. Во время колебаний давления, например, в самолете или в лифтах высотных зданий, барабанная перепонка может растягиваться, что может вызывать боль, особенно если в ухе есть серная пробка.
•
Отраженная боль
. Боль в ухе может быть вызвана другими проблемами, такими как воспаление миндалин, челюсти, околоушной железы, нижнечелюстных желез или прорезывание зубов.
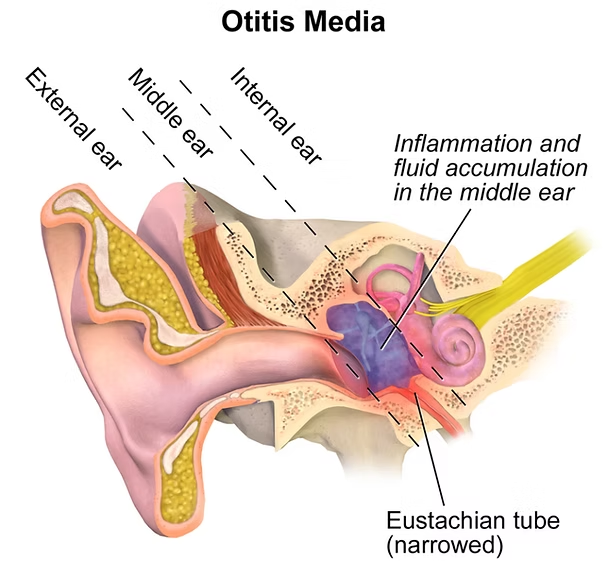
Основными признаками воспаления уха являются лихорадка, общая слабость, беспокойство, прикладывание руки к уху, плач, боль в ухе или ощущение закупорки в ухе, снижение слуха и выделения из уха.
Иногда у ребенка может не болеть ухо, но при осмотре может быть высокая температура и общая слабость, тошнота, а воспаление уха подтверждается. Особенно часто такая ситуация встречается у детей до 3 лет.
На наличие инфекции наружного уха указывают следующие признаки: лихорадка и боль в ухе, которая усиливается при жевании и разговоре.
При воспалении среднего уха ребенок жалуется на резкую боль в ухе, ухудшение слуха, иногда шум в ухе. Также может быть выделение гноя и температура до 38-40 °С. Дети, находящиеся на грудном вскармливании, могут отказываться от груди и тянуться к больному уху.
Воспаление внутреннего уха характеризуется резким снижением слуха, нарушением равновесия, головной болью и тошнотой.
При отсутствии лечения процесс может усугубиться и привести к осложнениям и потере слуха.
Поэтому, если вы заметили у своего ребенка подобные признаки, не занимайтесь самолечением, немедленно обратитесь
в нашу клинику, и наши педиатры быстро диагностируют, есть ли у ребенка отит, осмотрев ухо, и при необходимости направят к узкому специалисту.
В нашей клинике лечение детей проводится по принципам доказательной медицины: мы выбираем только те методы диагностики и лечения, которые доказали свою эффективность, и никогда не назначаем ненужных обследований и лекарств для полноценного сохранения здоровья вашего ребенка.