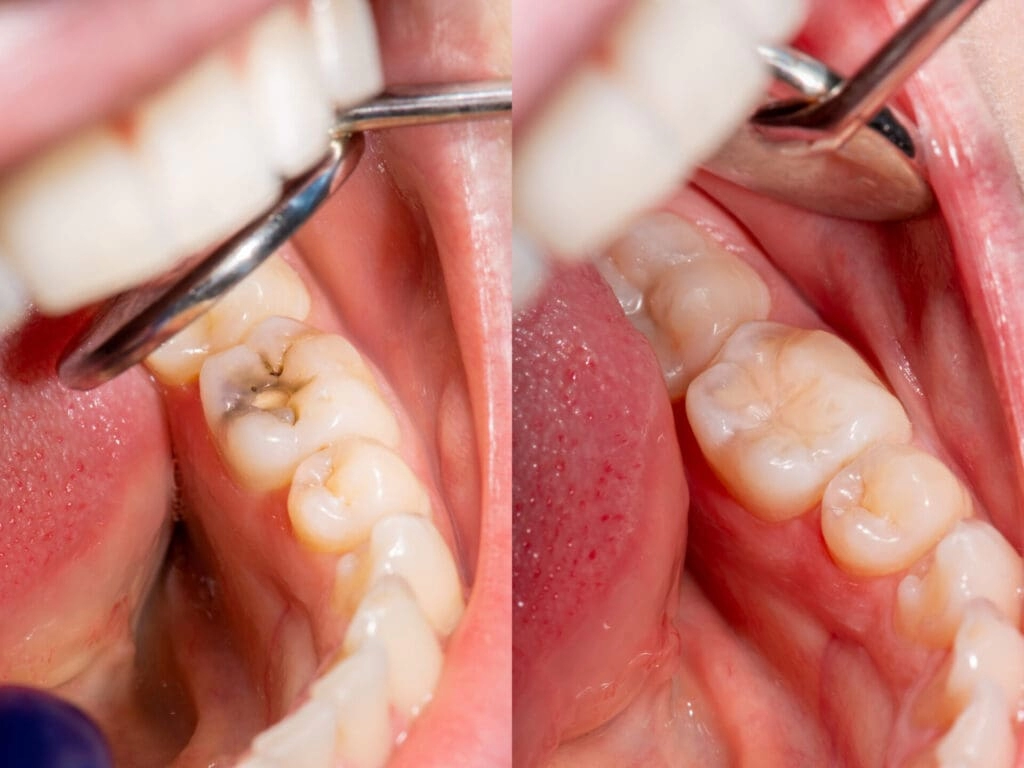
Что такое кариес?
Кариес — это поврежденные участки на поверхности зубов, которые превращаются в небольшие отверстия. Они появляются в результате накопления зубного налета, частого употребления сладкой пищи и плохой гигиены полости рта. Лечение может включать пломбирование, процедуры лечения корневых каналов или даже удаление зуба. Быстрое принятие мер при образовании кариеса повышает ваши шансы сохранить крепкие и здоровые зубы.
Кто подвержен риску развития кариеса?
Кариес может поражать людей всех возрастов, хотя особенно часто он встречается у детей. Маленькие дети часто не чистят зубы должным образом или регулярно, и обычно потребляют больше сладкого.
Однако взрослые не застрахованы. Кариес может образовываться вокруг старых стоматологических работ, а рецессия десен — чаще встречается у взрослых — может подвергнуть корни зубов кариесу.
Типы кариеса:
•
Кариес с гладкой поверхностью
: эти пятна кариеса образуются медленно и поражают плоские внешние поверхности зубов. Они часто встречаются между зубами и иногда могут быть устранены при хорошем уходе за полостью рта. Этот тип часто встречается у молодых людей.
•
Кариес в ямках и фиссурах
: они возникают в бороздках жевательных поверхностей зубов или на передних сторонах коренных зубов. Они часто начинаются в подростковом возрасте и могут быстро прогрессировать.
•
Кариес корня
: часто встречается у пожилых людей с рецессией десен, они развиваются около корня зуба. Их особенно трудно предотвратить и лечить.
Признаки наличия кариеса:
•Постоянный неприятный запах изо рта или неприятный привкус.
•Кровоточивость десен или другие признаки заболевания.
•Отек лица.
•Боль в зубах или во рту.
•Повышенная чувствительность к горячей или холодной пище и напиткам.
Что вызывает кариес?
Несколько факторов способствуют образованию кариеса:
•Когда вы едите продукты с высоким содержанием сахара или крахмала (например, сладости, хлеб, крупы, фрукты, газировку и молоко), бактерии во рту расщепляют их на кислоты.
•Эти кислоты соединяются с остатками пищи, слюной и бактериями, образуя зубной налет — липкую пленку, которая прилипает к зубам.
•Если вы не чистите зубы щеткой и зубной нитью регулярно, кислоты в зубном налете медленно изнашивают эмаль, создавая полости.
Почему важна ранняя диагностика?
Полости часто развиваются без заметных симптомов. Вот почему регулярные визиты к стоматологу так важны. Плановые осмотры — желательно два раза в год — помогают обнаружить проблемы до того, как они ухудшатся. Стоматологи также могут использовать рентген, чтобы обнаружить кариес, который еще не виден. Раннее вмешательство, включая лечение фторидом, часто может остановить или даже обратить вспять повреждение.
Не ждите симптомов, чтобы обратиться к стоматологу.